RETINOPATI DIABETIK
Kontributor Utama : Dr. Sultan Hasanuddin, SpM
Untuk melihat artikel ini dalam kondisi terupdate, silakan menuju halaman ini.
Definisi
Retinopati Diabetik (RD) adalah penyakit mikrovasikular retina yang bersifat kronik- progresif yang berpotensi mengancam penglihatan dimana berkaitan dengan kondisi hiperglikemia yang berlangsung lama dan tidak terkontrol dan kondisi lainnya pada penyakit diabetes melitus
Retinopati diabetik merujuk pada perubahan retina yang ditemukan pada pasien dengan diabetes melitus. Retinopati diabetik adalah penyakit mikrovasular, dimana terjadi kerusakan pada kapiler retina, yang bersifat kronik-progresif yang berpotensi mengancam penglihatan dimana kondisi ini berkaitan dengan hiperglikemia yang berlangsung lama dan tidak terkontrol
Epidemiologi
Angka kejadian Retinopati Diabetik bervariasi dari semua studi yang telah dilakukan bahkan diantara Negara dengan populasi sama, akan tetapi diperkirakan sekitar 40% populasi. RD lebih sering dijumpai pada Diabetes Melitus tipe I dibanding tipe II dan merupakan salah satu penyakit yang mengancam penglihatan (10%). Proliferatif Retinopati Diabetik (PDR) terjadi pada 5-10% populasi diabetes melitus. Insiden RD pada Diabetis Melitus tipe 1 meningkat hingga 90% di usia lebih 30 tahun
Patofisiologi
Diabetik Retinopati dipredominasi oleh mikroangiopati di mana pembuluh darah kecil sangat rentan terhadap kerusakan akibat kadar glukosa yang tinggi. Efek hiperglikemia langsung pada sel retina juga mungkin memainkan peran. Meskipun penyebab utama penyakit mikrovaskuler diabetik masih kurang dipahami, paparan hiperglikemia selama periode yang panjang menghasilkan perubahan jalur biokimiawi dan molekuler, termasuklah:
-
peningkatan inflamasi dan stres oksidatif
-
non enzimatik glikasi
-
jalur protein kinase C
yang pada akhirnya menyebabkan kerusakan endotel dan kehilangan pericyte.
-
Stress oksidatif, yaitu ketidakseimbangan antara produksi reactive oxygen species (ROS) dan kemampuan menetralisir ROS dengan antioksidan. Produksi ROS mengaktivasi beberapa jalur merugikan yaitu PKCβ1/2, jalur heksosamin, dan formasi AGE, di mana merusak perisit dan endotel pembuluh darah.
-
Non-enzymatic glycation. Glikasi adalah reaksi kimia pengikatan glukosa dengan protein dan lipid membentuk Schiff bases, kemudian membentuk produk Amadori, dan setelah proses lambat dan kompleks menjadi ireversibel AGEs (advanced glycation end products). Akumulasi AGE menyebabkan disfungsi dan kakunya vaskuler, terbentuknya mikroaneurisma dan kehilangan sel perisit. Selain itu juga menginduksi sinyal intraseluler, stress oksidatif, dan produksi sitokin proinflamasi dan prosklerotik.
-
Protein kinase C (PKC). Hiperglikemia meningkatkan aktivitas berbagai isoform protein kinase C yang menyebabkan perubahan sel yaitu (a) peningkatan permeabilitas pembuluh darah retina dan perubahan alirah darah retina, (b) penebalan membran basement mengakibatkan iskemia dan sinyal seluler oleh vascular endothelial growth factors (VEGF) menjadi neovaskularisasi okular.
-
Akumulasi poliol (seperti sorbitol). Hiperglikemia meningkatkan konversi glukosa menjadi sorbitol yang menyebabkan kerusakan osmotik pada pembuluh darah retina.
-
Growth factor. VEGF adalah heparin pengikat polipeptida mitogen yang diinduksi oleh iskemi retina neurosensorik. VEGF menyebabkan hiperpermeabilitas kapiler makula yang berkontribusi terhadap edema makula serta proliferasi endotel mengarah ke mikroaneurisma dan pembentukan membran neovaskuler yang mencegah apoptosis sel endotel kapiler
Banyak kelainan hematologis juga terkait dengan onset dan perkembangan retinopati, termasuk peningkatan adhesi trombosit, peningkatan agregasi eritrosit, dan fibrinolisis yang rusak. Namun, peran yang tepat dari masing-masing kelainan ini di patogenesis retinopati — secara individu atau dalam kombinasi — tidak didefinisikan dengan baik. Seiring waktu, perubahan kapiler retina seperti penebalan membran basement dan kehilangan selektif pericytes dapat menyebabkan oklusi kapiler dan nonperfusi retina. Abnormalitas vaskular terjadi baik pada bagian permukaan maupun bagian dangkal pleksus kapiler retina yang lebih dalam
Tanda Klinis
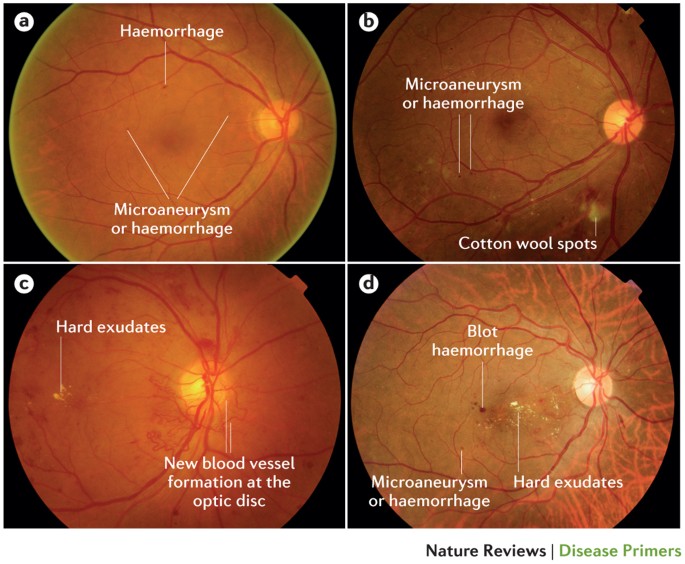
PENATALAKSANAAN
Penatalaksanaan RD meliputi terapi non-farmakologi, farmakologi dan intervensi bedah. Terapi non-farmakologi meliputi kontrol gula darah dengan perubahan pola hidup berupa diet rendah lemak dan karbohidrat dan rajin berolahraga. Pengobatan diabetes melitus dengan obat-obatan oral maupun penyuntikan insulin yang dilakukan rutin seumur hidup dapat memperlambat progresivitas RD.
Berdasarkan American Academy of Ophtalmology (AAO), tatalaksana operatif untuk retinopati diabetik baik NPR ataupun NPDR ditentukan berdasarkan tingkat keparahan dan ada tidaknya kelainan macula berupa edema macula Sedangkan jika sudah ada keterlibatan macula, dapat dilakukan laser focal dan/ grid panretinal fotokoagulasi (scatter) laser atau Intravitreal anti-VEGF therapy untuk NCI-DME dan Intravitreal anti-VEGF therapy untuk CI-DME.
Pada NPDR normal atau minimal dan belum ada edema macula, maka tindakan operatif belum dilakukan namun pasien harus rutin untuk kontrol ke dokter mata setahun sekali. Untuk NPDR ringan atau mild, jika belum ada keterlibatan macula maka pasien hanya perlu kontrol rutin setahun sekali, sedangkan jika sudah ada keterlibatan macula, dapat dilakukan laser focal dan/ grid untuk NCI-DME (noncentered-involved diabetic macular edema) dan Intravitreal anti- VEGF therapy untuk CI-DME (centered-involved diabetic macular edema). Pada NPDR sedang atau moderate jika belum ada keterlibatan macula maka pasien hanya perlu kontrol rutin tiap 6 bulan - 1 tahun sekali, sedangkan jika sudah ada keterlibatan macula, dapat dilakukan laser focal dan/ grid. Intravitreal anti-VEGF therapy untuk CI-DME. NPDR berat atau severe jika belum ada keterlibatan macula maka terapinya dapat berupa laser panretinal fotokoagulasi (scatter) atau Intravitreal anti-VEGF therapy.
Prognosis
Kontrol optimal glukosa darah dapat dicegah atau menunda retinopati. Risiko kebutaan akibat retinopati diabetik dapat dikurangi dengan kontrol optimal glukosa darah, pemeriksaan oftalmologi teratur, dan terapi tepat waktu