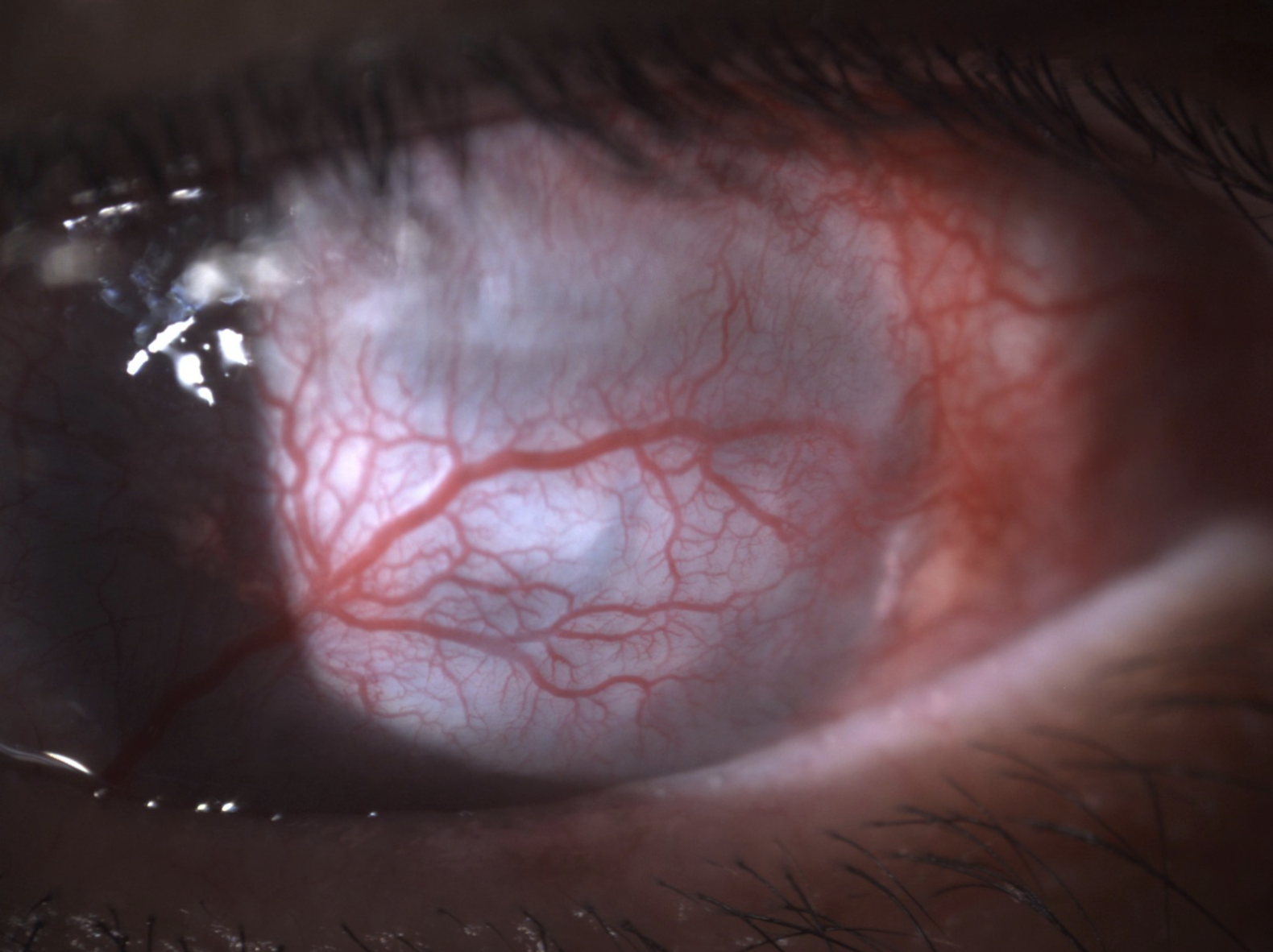
Neovaskularisasi Kornea
Kontributor Utama : Dr. Nadya Regina Permata
Definisi
Neovaskularisasi kornea (NV) adalah kondisi di mana pembuluh darah baru tumbuh dan masuk ke dalam kornea dari daerah limbus. Kondisi ini terjadi akibat ketidakseimbangan antara faktor pro-angiogenik dan anti-angiogenik yang berperan dalam menjaga kejernihan kornea. Pembuluh darah baru yang belum matang dapat menyebabkan eksudasi lipid, peradangan kronis, dan terbentuknya jaringan parut, yang pada akhirnya mengancam kejernihan kornea serta ketajaman penglihatan. Pada tahap lanjut, ketika pembuluh darah yang tumbuh mencapai sumbu penglihatan, kondisi ini dapat menyebabkan gangguan penglihatan permanen. Selain itu, pada pasien dengan cangkok kornea, neovaskularisasi dapat meningkatkan risiko penolakan graft
Etiologi
Pembentukan pembuluh darah di kornea umumnya terjadi akibat peningkatan ekspresi sitokin pro-angiogenik. Degradasi matriks ekstraseluler dan membran basal oleh enzim metalloproteinase serta enzim proteolitik lainnya memungkinkan sel endotel pembuluh darah untuk masuk ke ruang subepitel dan stroma kornea. Neovaskularisasi kornea (NV) biasanya muncul sebagai akibat dari dua kondisi utama, yaitu inflamasi atau hipoksia.
Inflamasi
Neovaskularisasi akibat peradangan umumnya disebabkan oleh cedera traumatis, infeksi bakteri atau virus, serta luka bakar akibat bahan kimia. Selain itu, kondisi autoimun seperti sindrom Stevens-Johnson, penolakan graft, dan pemfigoid sikatrisial juga dapat memicu NV kornea. Gangguan degeneratif seperti pterigium, degenerasi marginal Terrien, dan defisiensi sel punca limbal juga berkontribusi terhadap perkembangan kondisi ini.
Dalam kondisi peradangan, berbagai sel di kornea, termasuk sel epitel, sel endotel, makrofag, dan sel imun, akan memproduksi faktor angiogenik seperti vascular endothelial growth factor (VEGF) dan fibroblast growth factors (FGF). VEGF meningkatkan produksi matrix metalloproteinases (MMPs) oleh sel endotel di pleksus vaskular limbal dan merangsang pembentukan pembuluh darah baru. Selain itu, peradangan juga dapat mendorong migrasi sel Langerhans ke kornea, yang selanjutnya meningkatkan produksi sitokin angiogenik dan merekrut lebih banyak sel imun. Proses angiogenesis ini diperkuat oleh peradangan, sehingga menyebabkan ketidakseimbangan antara faktor pro- dan antiangiogenik yang akhirnya mendukung pembentukan pembuluh darah baru.
Hipoksia
Sebagian besar kasus neovaskularisasi kornea akibat hipoksia disebabkan oleh penggunaan lensa kontak dalam jangka panjang. Dalam kondisi hipoksia, sel epitel kornea akan meningkatkan ekspresi VEGF sebagai respons untuk meningkatkan suplai oksigen ke kornea. Hal ini memicu pertumbuhan pembuluh darah baru sebagai upaya kompensasi terhadap kurangnya oksigen di jaringan kornea.
Gejala
Neovaskularisasi kornea tidak selalu menunjukkan gejala yang jelas, terutama pada tahap awal atau ketika kondisinya masih ringan. Pengguna lensa kontak mungkin hanya merasakan sedikit ketidaknyamanan saat memakai lensa. Selain itu, mereka juga bisa mengalami penglihatan kabur atau penurunan ketajaman visual.
Pembuluh darah yang tumbuh ke dalam kornea cenderung lebih rapuh dan lemah dibandingkan dengan pembuluh darah normal. Karena sifatnya yang rentan, pembuluh ini lebih mudah pecah dan dapat menyebabkan perdarahan, yang berujung pada gangguan penglihatan atau bahkan terbentuknya jaringan parut pada kornea.
Tatalaksana
Pengobatan neovaskularisasi kornea (NV) masih menjadi tantangan dalam dunia medis. Hingga saat ini, transplantasi kornea merupakan satu-satunya metode yang terbukti efektif secara universal dalam menangani kondisi ini. Namun, terdapat berbagai prosedur terapi lain yang juga memiliki efek terapeutik, seperti pengobatan topikal, injeksi, dan terapi laser/fototerapi. Secara umum, tujuan dari terapi ini adalah untuk:
- Mencegah neovaskularisasi baru pada tahap awal melalui mekanisme antiangiogenesis.
- Meregresikan pembuluh darah yang sudah terbentuk dengan menginduksi regresi pembuluh darah imatur.
Transplantasi Kornea
Sebuah meta-analisis terhadap 24.000 kasus transplantasi kornea mengungkapkan bahwa pasien dengan NV sebelum operasi memiliki risiko penolakan cangkok yang lebih tinggi. Data menunjukkan bahwa kehadiran NV sebelum transplantasi meningkatkan kemungkinan kegagalan cangkok sebesar 30%, serta meningkatkan risiko penolakan lebih dari dua kali lipat. Dengan kata lain, semakin luas NV yang terjadi, semakin tinggi pula risiko kegagalan transplantasi. Oleh karena itu, persiapan dan pengkondisian kornea yang mengalami NV sebelum transplantasi menjadi langkah penting dalam meningkatkan keberhasilan operasi.
Pengobatan Neovaskularisasi Kornea dengan Laser/Fototerapi
Terapi Laser Argon
Terapi ini menggunakan sinar laser argon yang dapat menembus kornea jernih. Namun, jika terdapat banyak pembuluh darah di kornea, energi dari laser akan diserap oleh hemoglobin dalam darah, sehingga menyebabkan pembekuan (koagulasi) pembuluh darah dan mendorong regresi NV. Beberapa penelitian menunjukkan efektivitas metode ini dalam mengurangi NV.
Terapi Fotodinamik
Terapi ini menggunakan kombinasi senyawa fotosensitizer, cahaya, dan oksigen. Senyawa fotosensitizer akan diserap oleh jaringan NV, kemudian diaktifkan dengan sinar laser. Proses ini menghasilkan radikal bebas yang menghancurkan jaringan NV di sekitarnya dan membantu meregresikan pembuluh darah abnormal.
Meskipun terbukti efektif dan aman pada manusia, terapi fotodinamik memiliki beberapa kekurangan, seperti biaya tinggi dan waktu terapi yang lama. Selain itu, terapi laser dan fotodinamik masih memerlukan penelitian lebih lanjut untuk dibandingkan dengan strategi terapi lain.
Kombinasi Laser dan Anti-VEGF
Penelitian terbaru oleh Gerten et al. menunjukkan bahwa kombinasi terapi laser argon dan bevacizumab (anti-VEGF) memberikan hasil yang lebih baik dalam mengatasi NV kornea. Laser argon membantu menutup pembuluh darah patologis yang matang, sementara bevacizumab mencegah pembentukan pembuluh darah baru. Dengan kombinasi ini, diharapkan terapi ini dapat menjadi metode tambahan yang lebih banyak digunakan dalam praktik klinis.
Terapi Injeksi
Terapi NV kornea juga dapat dilakukan melalui injeksi, termasuk steroid dan agen anti-VEGF yang diberikan secara subkonjungtiva.
Sebuah studi oleh Petsogulu C et al. melakukan uji klinis acak terhadap 30 pasien dengan NV kornea. Pasien dibagi menjadi dua kelompok:
- 15 pasien diberikan injeksi bevacizumab 2,5 mg/0,1 ml subkonjungtiva.
- 15 pasien lainnya menerima injeksi saline (plasebo).
- Semua pasien juga mendapatkan tetesan deksametason 0,1% empat kali sehari.
Hasilnya, kelompok bevacizumab mengalami penurunan luas NV sebesar 36%, sedangkan kelompok plasebo justru mengalami peningkatan NV sebesar 90%.
Selain itu, terapi ini juga membuka peluang untuk terapi genetik, di mana gen terapeutik dapat dimasukkan ke dalam kornea melalui vektor virus atau metode lain. Namun, terapi ini masih memiliki tantangan keamanan, seperti risiko mutasi akibat integrasi gen ke dalam DNA inang.
Pengobatan Topikal
Steroid Topikal
Steroid seperti kortison, deksametason, dan prednisolon telah lama digunakan sebagai terapi utama NV kornea karena efeknya yang menghambat angiogenesis. Namun, beberapa penelitian menyebutkan bahwa steroid tidak selalu efektif dalam mencegah perkembangan NV, terutama jika diterapkan terlambat setelah cedera.
Steroid bekerja dengan menghambat pergerakan sel inflamasi, menekan sitokin pro-inflamasi (IL-1 dan IL-6), serta mengurangi pelebaran pembuluh darah. Kombinasi steroid dengan heparin dan siklodekstrin bahkan diketahui dapat memberikan efek antiangiogenik yang lebih kuat.
Namun, penggunaan steroid jangka panjang memiliki risiko efek samping yang signifikan, seperti glaukoma dan meningkatnya risiko infeksi akibat efek imunosupresifnya.
Agen Anti-VEGF
VEGF (Vascular Endothelial Growth Factor) adalah faktor utama yang memicu angiogenesis dalam kondisi inflamasi. Oleh karena itu, terapi anti-VEGF menjadi strategi yang lebih selektif dibandingkan steroid dalam menangani NV kornea.
Salah satu agen anti-VEGF yang banyak digunakan adalah bevacizumab, yang merupakan antibodi monoklonal terhadap semua isoform VEGF. Studi menunjukkan bahwa bevacizumab memiliki efek langsung dalam menghambat NV kornea, tetapi efeknya bersifat sementara.
Penelitian oleh Lin et al. menunjukkan bahwa terapi anti-VEGF efektif jika diberikan pada tahap awal perkembangan NV. Namun, jika diberikan terlambat pada NV yang sudah matang, efektivitasnya menurun karena pembuluh darah yang matang tidak lagi bergantung pada faktor pro-angiogenik.
Meskipun efektif, terapi anti-VEGF juga memiliki risiko efek samping, seperti gangguan penyembuhan luka, penurunan regenerasi saraf kornea, hipertensi sistemik, dan risiko penyakit kardiovaskular.
Penelitian oleh Krizova et al. menyimpulkan bahwa bevacizumab cukup aman dan efektif dalam menangani NV kornea yang masih aktif, baik dalam bentuk tetes mata maupun injeksi subkonjungtiva. Namun, terapi ini tidak dapat menghilangkan NV yang sudah matang, sehingga tetap diperlukan kombinasi dengan metode lain.
Referensi
1. Chang JH, Gabison EE, Kato T, Azar DT. Corneal neovascularization. Curr Opin Ophthalmol. 2001;12(4):242–9. doi:10.1097/00055735-200108000-00002.
2. Amano S, Rohan R, Kuroki M, Tolentino M, Adamis AP. Requirement for vascular endothelial growth factor in wound- and inflammation-related corneal neovascularization. Invest Ophthalmol Vis Sci. 1998;39:18–22.
3. Ferrara N, Hillan KJ, Novotny W. Bevacizumab (Avastin), a humanized anti-VEGF monoclonal antibody for cancer therapy. Biochem Biophys Res Commun. 2005;333:328–35. doi:10.1016/j.bbrc.2005.05.132.
4. Awadein A. Subconjunctival bevacizumab for vascularized rejected corneal grafts. J Cataract Refract Surg. 2007;33:1991–3. doi:10.1016/j.jcrs.2007.07.012.
5. Lin CT, Hu FR, Kuo KT, Chen YM, Chu HS, Lin YH, Chen WL. The different effects of early and late bevacizumab (Avastin) injection on inhibiting corneal neovascularization and conjunctivalization in rabbit limbal insufficiency. Invest Ophthalmol Vis Sci. 2010;51:6277–85. doi:10.1167/iovs.09-4571.
6. Lee P, Wang CC, Adamis AP. Ocular neovascularization: an epidemiologic review. Surv Ophthalmol. 1998;43(3):245–69. doi:10.1016/s0039-6257(98)00035-6.
Tag: Kornea